Abstract
The management of articular knee fractures is constantly evolving. Soft tissue injury, bone quality, and age influence the timing and the strategy of fixation. Anatomical reduction, a stable construct, and early mobilization are the main goals. Conventional or locking compression plates, femoral retrograde nails, subchodral screws have all been used successfully with satisfactory outcomes. In this article we report on the latest advances in treatment, with a view to literature and to our experience during a period of 5 years in 97 cases with AO type-B or C distal femur and proximal tibia fractures.
Similar content being viewed by others
Avoid common mistakes on your manuscript.
Introduzione
Le fratture articolari del ginocchio rappresentano una problematica crescente con impatto rilevante in termini di difficoltà, costi di trattamento e potenziali esiti limitanti per il paziente. Negli ultimi 40 anni nuove tecniche e lo sviluppo di impianti sempre più avanzati hanno favorito l’approccio chirurgico. Le fratture articolari di ginocchio colpiscono per lo più: giovani pazienti a seguito di traumi ad alta energia (62% uomini); pazienti anziani con fratture da fragilità (donne 67%); pazienti con fratture periprotesiche o peri-impianto [1,2,3].
Obiettivi del trattamento sono la riduzione anatomica della superficie articolare, il ripristino degli assi e della lunghezza e la stabilità della sintesi per consentire un’immediata mobilizzazione articolare. Il nostro studio si focalizza sull’analisi delle fratture articolari sovra- e intercondilari del femore (AO 33-B e AO 33-C) e delle fratture articolari del piatto tibiale (AO 41-B e AO 41-C). Queste ultime suddivise secondo la classificazione di Schatzker. Le difficoltà che si riscontrano in tale regione anatomica sono molteplici: il ridotto spessore delle corticali, il canale midollare ampio che muta la sua forma da cilindrica a trapezoidale, la fragilità ossea e la comminuzione spesso presente a livello metafisario. Inoltre, le condizioni dei tessuti molli, le lesioni associate, esposizioni, estensione della frattura alla diafisi sono ulteriori fattori che possono ritardare o compromettere la fissazione primaria. Le complicanze quali viziose consolidazioni, pseudoartrosi, rigidità o fallimenti, sono elevate [4]. Inoltre, la mortalità a 6–12 mesi nell’anziano ha tassi equiparabili a quella del femore prossimale [5, 6].
Lo studio focalizza l’attenzione sulle difficoltà riscontrate, sulle note di tecnica, sui risultati a distanza e sulle complicanze del trattamento.
Materiali e metodi
Dal 2013 al 2018 presso la nostra unità operativa sono state trattate 97 fratture articolari del ginocchio. Lo studio preoperatorio si è avvalso di radiografie convenzionali e TC multiplanari. Nei casi più complessi è stato effettuato un planning preoperatorio con templates dedicati su radiografie del ginocchio controlaterale sano (Fig. 1).
Femore distale
Abbiamo rivalutato 21 casi di fratture articolari del femore distale in 17 pazienti. L’età media era di 59 anni, 9 donne e 8 uomini. In 10 casi i pazienti erano rimasti vittime di incidenti ad alta energia (politraumi stradali o da precipitazione) con multiple lesioni, 4 casi di questi erano bilaterali. I restanti 7 casi comprendevano pazienti con fratture da fragilità (età media >65 anni) con trauma isolato e meccanismo a bassa energia. Le fratture sono state classificate secondo la classificazione AO (femore distale – gruppo 33): 11 casi (C2.3), 5 (C3.3), 2 (C1.1), 1 (C2.1), 1 (C2.2), 1 (B2.1). Quattro casi presentavano esposizione (Gustilo-Anderson II in 3 casi, IIIa in 1 caso [7]). In 4 casi abbiamo riscontrato una combinazione di frattura articolare del femore e frattura articolare del piatto tibiale. In tre pazienti erano presenti precedenti impianti (protesi e chiodo endomidollare) che hanno vincolato la scelta chirurgica.
Le vie d’accesso chirurgiche impiegate sono state la sub-vastus laterale, la antero-laterale distale e quella laterale sub-vastus mininvasiva. Quest’ultima è stata utilizzata in particolare nei pazienti anziani, associata a tecnica minimally invasive plate osteosynthesis (MIPO).
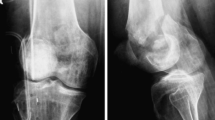
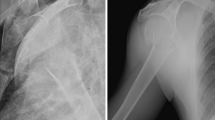
In 8 politraumi su 10 (80%) il primo trattamento è stato il damage control con fissazione esterna a ponte temporanea in urgenza. L’osteosintesi definitiva è stata attuata in media dopo 27 giorni dal trauma. In un solo caso l’osteosintesi è stata differita di 2 mesi a causa della grave contaminazione del sito chirurgico. Nei pazienti con fratture da fragilità si è proceduto a un allineamento provvisorio in ginocchiera gessata o trazione transcheletrica e sintesi definitiva entro 10 giorni dal trauma. In 5 casi su 21 abbiamo impiegato chiodi endomidollari retrogradi associandoli all’utilizzo di viti libere transcondiliche per ricostruire l’epifisi distale del femore (Fig. 2). In un solo caso, per frattura isolata del condilo femorale mediale, sono state impiegate solo viti libere. In tutti gli altri casi abbiamo impiegato placche anatomiche a stabilità angolare (LISS). Nei casi con frammentazione della colonna metafisaria mediale, abbiamo associato alla placca laterale anche una placca mediale retta 3.5 LC-DCP per garantire sufficiente stabilità alla osteosintesi (6 casi) (Fig. 3). Solo in un’occasione si è fatto ricorso a innesti corticospongiosi omologhi. In 2 casi la sintesi è stata rinforzata con una stecca corticale tibiale omologa fissata con viti sulla corticale anteriore del femore. In questi casi abbiamo impiegato una via d’accesso antero-laterale tra vasto laterale e retto [8]. Tale via ha il vantaggio di permettere una visione ottimale della superficie articolare e di consentire il posizionamento di mezzi di sintesi in sede laterale, mediale o anteriore. Inoltre, è anatomica e fruibile in caso di protesizzazione secondaria. Per sostenere la colonna metafisaria mediale preferiamo applicare la placca in posizione antero-mediale, piuttosto che del tutto mediale come da alcuni autori descritto in letteratura, per preservare la vascolarizzazione mediale del femore distale (Fig. 4).
Paziente di 21 anni, incidente motociclistico. Quadro associato di frattura AO 33-C3 gravemente comminuta con perdita di sostanza ossea, sfondamento posterolaterale del piatto tibiale e frattura longitudinale di rotula. Osteosintesi per via anterolaterale estesa e via posteriore al ginocchio dopo iniziale stabilizzazione con fissatore esterno a ponte in urgenza. Ottima consolidazione a 6 mesi e pieno recupero funzionale
Piatto tibiale
In questo gruppo rientrano 76 casi di fratture del piatto tibiale in 68 pazienti con età media di 56,5 anni; 35 erano donne e 33 uomini, 8 erano i casi bilaterali. In 61 pazienti il meccanismo traumatico è stato a bassa energia (traumi da caduta in bici o camminando, soprattutto donne sopra i 60 anni). In 15 casi il trauma è stato a alta energia (politraumi stradali o da precipitazione, soprattutto uomini giovani). Le fratture sono state classificate secondo Schatzker: tipo I (10 casi), tipo II (16 casi), tipo III (15 casi), tipo IV (7 casi), tipo V (22 casi), tipo VI (6 casi). Il tempo trascorso dal trauma al trattamento chirurgico è stato in media di 5,8 giorni. L’osteosintesi è stata adattata alla frattura: solo viti subcondrali mediali o laterali (19 casi); placca mediale e placca laterale (13 casi); placca laterale e viti mediali (11 casi); unica placca mediale o laterale (28 casi); protesi da primo impianto (2 casi); protesi di ginocchio da revisione (3 casi).
Le vie d’accesso chirurgiche impiegate sono state tre in diversa combinazione in base alla tipologia di frattura, sede e condizione dei tessuti molli: antero-laterale, postero mediale e posteriore. In 9 casi (Schatzker I, II, III) abbiamo utilizzato l’assistenza artroscopica per la riduzione della frattura associata a osteosintesi con viti percutanee subcondrali. Per risollevare l’area osteocondrale infossata abbiamo creato un opercolo metafisario attraverso il quale abbiamo introdotto battitori retti o curvi. Il tunnel osseo creato dal battitore è stato colmato con osso omologo liofilizzato (Fig. 5).
Per la riduzione-osteosintesi delle fratture del piatto tibiale laterale abbiamo utilizzato la classica incisione cutanea antero-laterale. Abbiamo distaccato la bandelletta ileo-tibiale dal Gerdy per quanto necessario e praticato una capsulotomia sottomeniscale per visualizzare il piano articolare. Nelle fratture Schatzker II abbiamo divaricato il frammento articolare epifisario laterale per ridurre i frammenti articolari infossati. La via di accesso chirurgica per l’osteosintesi del piatto tibiale mediale è la via postero-mediale, che consente di ridurre e sintetizzare con placca mediale o placca anti-glide postero mediale le fratture del condilo tibiale mediale. Anche in questo caso, incidendo la capsula, per via sottomeniscale si visualizza il piano articolare potendo ridurre frammentazioni del piatto interno (Fig. 6). La via posteriore al ginocchio è stata impiegata per l’osteosintesi di fratture posteriori che coinvolgevano l’eminenza intercondilica con quadro associato di potenziale instabilità del crociato posteriore.
Paziente di 34 anni con frattura complessa Schatzker VI a seguito di trauma da precipitazione. Studio TC preoperatorio, posizionamento e particolari dell’accesso antero-laterale, con esposizione sottomeniscale, e posteromediale. Sintesi finale con doppia placca e viti libere subcondrali. Recupero funzionale raggiunto a 3 mesi dall’intervento
Risultati
Femore distale
La completa consolidazione ossea è avvenuta in 19 casi su 21 (90%) in media a 6,8 mesi dal trauma. Si sono registrati due ritardi di consolidazione poi arrivati a valida guarigione ossea a 9 e 11 mesi dall’intervento. In un caso abbiamo avuto un immediato fallimento della sintesi con placca e viti a stabilità angolare in una paziente di 81 anni con frattura AO-33 C2.3 in severissima osteoporosi. Abbiamo rimosso placca e viti e impiantato una protesi di ginocchio da revisione. In un caso abbiamo avuto una pseudoartrosi con successiva rottura dei mezzi di sintesi a 6 mesi in paziente con scarsa compliance. Una paziente ha presentato viziosa consolidazione sintomatica in valgo. In due casi vi è stata intolleranza ai mezzi di sintesi che ha reso necessario intervento di rimozione a distanza di un anno. Una paziente è stata rioperata per severa rigidità del ginocchio tramite artromiolisi secondo Judet.
Piatto tibiale
Su 71 casi di osteosintesi il 90% ha ottenuto completo recupero funzionale (media 4,6 mesi dal trauma). Abbiamo avuto 6 casi di trombosi venose periferiche postoperatorie. Ci sono stati 3 casi di intolleranza ai mezzi di sintesi, rimossi a distanza di 12–18 mesi. In due pazienti si è assistito a procidenza intra-articolare di una vite per cui si è provveduto a rimozione entro 15 giorni dal primo intervento. Abbiamo osservato 6 casi di edema e rigidità a distanza di 3 mesi con limitazione in particolare della flessione del ginocchio. In 2 casi è residuato un quadro di instabilità laterale con dolore al carico. In 4 pazienti con buona ricostruzione articolare ma dolore al carico abbiamo praticato infiltrazioni con acido ialuronico. Tale trattamento è stato praticato a 6 mesi dall’intervento e i pazienti sono tuttora sotto monitoraggio. Abbiamo osservato 3 casi di deiscenza della ferita chirurgica. In uno di questi abbiamo dovuto rimuovere la placca laterale.
Discussione
Femore distale
Non vi sono dubbi in letteratura in merito alla necessità di trattamento chirurgico di queste fratture. Non c’è accordo, invece, sull’utilizzo di placche o chiodi. Negli ultimi 20 anni l’utilizzo di placche (convenzionali, tubo-placche, lama-placca, stabilità angolare) è stato predominante per prevenire il collasso in varo delle fratture del femore distale [9,10,11,12,13]. Le placche laterali a stabilità angolare di ultima generazione conferiscono il miglior assetto biomeccanico nell’osteosintesi in questo distretto [14]. Tuttavia, è aumentato l’uso di chiodi retrogradi di cui è stato affinato il design e implementate le possibilità di fissazione distale. Il vantaggio del chiodo risiede nella minor invasività anche rispetto all’osteosintesi con tecnica MIPO. Il chiodo, alloggiato lungo l’asse centrale del femore, ha valenza meccanica superiore e consente il carico più precoce riducendo i rischi e le comorbidità in pazienti anziani o obesi [15]. Il tasso di consolidazione della osteosintesi con chiodo retrogrado è del 91% [5]. In uno studio su un piccolo gruppo di pazienti trattati con inchiodamento endomidollare retrogrado, Large e collaboratori hanno riportato il 100% di viziose consolidazioni o pseudoartrosi.
La maggior parte degli studi pubblicati sull’osteosintesi con placche laterali in fratture articolari del femore distale riportano tassi di consolidazione tra l’81 e il 95% [16,17,18,19]. Le complicanze correlate all’impianto quali scollamento, rottura o malposizione rotazionale hanno un tasso riportato in letteratura tra il 19 e il 23%. Altre complicanze frequenti sono il posizionamento troppo volare, troppo prossimale o l’utilizzo di placche troppo corte il che può compromettere la stabilità meccanica dell’impianto [13, 20]. Sommer è tra i sostenitori dell’osteosintesi con placca [13]. Questa consente di inserire molte più viti rispetto al chiodo endomidollare. Sono necessarie 4–5 viti nell’area subcondrale epifisaria per un’adeguata fissazione. La placca garantisce maggiore stabilità torsionale in un segmento osseo con canale molto largo come il femore distale. Inoltre, fratture periprotesiche e peri-impianto spesso non consentono l’utilizzo di chiodi [21]. La fissazione delle fratture articolari con chiodo retrogrado richiede la preventiva riduzione-osteosintesi con viti libere dei frammenti articolari. Nelle fratture tipo C3 del femore distale è auspicabile l’utilizzo di una seconda placca mediale, più corta, 3.5 retta, per implementare la stabilità dell’osteosintesi [22, 23]. Sanders riporta tassi di guarigione del 100% in 9 pazienti, in un tempo medio di 6,7 mesi, con questa tecnica [24]. Ziran riporta una completa guarigione in 16 settimane in 24 di 36 pazienti trattati con questa tecnica [25]. Khali e Ayoub in 25 casi hanno riportato consolidazioni complete intorno alle 18,3 settimane [26]. Steinberg riporta su 12 casi 10 guarigioni in un tempo medio di 12 settimane [27].
Piatto tibiale
L’asse meccanico degli arti inferiori è tale per cui il piatto tibiale mediale riceve circa il 60% del carico totale sul ginocchio. Tale stimolo determina la formazione di un osso subcondrale più resistente. A ciò consegue che i traumi a bassa energia coinvolgono maggiormente il piatto tibiale laterale, mentre i traumi ad alta energia si estendono spesso anche medialmente [28].
Il trattamento conservativo è contemplato in fratture minimante scomposte con superficie articolare preservata e affondamento inferiore a 2 mm in quadro di assi mantenuti e ginocchio stabile (Schatzker III, AO 41 B2.1) [29, 30]. L’osteosintesi rimane il gold standard, particolarmente nei giovani pazienti con alta richiesta funzionale. Nei pazienti più anziani, con quadro di fragilità, l’osteosintesi è potenzialmente meno favorevole e in alcuni casi non attuabile. In questa categoria un eventuale intervento di protesizzazione va considerato in prima istanza [31].
La classificazione di Schatzker e quella a 3 colonne di Luo sono la guida per il trattamento chirurgico, quando indicato [32]. Nell’affondamento centrale isolato del piatto laterale senza interruzione delle corticali (zero colonne, Schatzker III) è indicato il sollevamento dell’area infossata e la stabilizzazione mediante viti subcondrali o placca laterale. Se le corticali laterali sono interrotte anteriormente o posteriormente (una o due colonne, Schatzker I e II rispettivamente) il procedimento risulta analogo. In questi frangenti ci si può avvalere dell’artroscopio e di eventuali innesti ossei o cemento in sede subcondrale in caso di gap metafisari. L’artroscopia in fratture Schatzker IV, V, VI riserva rischi potenziali di sindrome compartimentale [33,34,35].
L’interessamento anche della colonna mediale (due colonne, Schatzker V) modifica la prognosi e il planning preoperatorio. Nel paziente giovane la rima postero mediale è associata a un alto tasso di dislocazione dell’articolazione a cui si possono associare sino al 96% di lesioni del crociato anteriore e sino all’85% di lesione del collaterale mediale. Queste lesioni sono da considerarsi instabili [36]. Dopo i 60 anni la frattura nell’osso porotico precede la rottura legamentosa, per cui il coinvolgimento dell’emipiatto mediale è spesso legato a lesioni stabili. A questa età sono da considerarsi instabili ampie fratture postero-mediali e le fratture dell’eminenza intercondilica. Le lesioni instabili sono spesso associate a sofferenza dei tessuti molli e andrebbero trattate in due tempi [37]. In queste fratture e in quelle con interruzione posterolaterale e bicondilare (3 colonne, Schatzker V e VI), può rendersi necessario affrontare chirurgicamente anche la porzione mediale del ginocchio. Un unico accesso anteriore, utile in caso di protesi di salvataggio, viene indicato da alcuni autori [38, 39]. La maggior parte dei lavori in letteratura propende, tuttavia, per una doppia via d’accesso postero-mediale e antero-laterale a riduzione dei rischi cutanei e per una miglior esposizione articolare. I tassi di infezione profonda con doppio accesso sono nettamente inferiori alla singola incisione andando dal 3,8 all’8,4% [40,41,42]. Nella nostra équipe adottiamo questo secondo approccio. Nelle fratture bicondiloidee la sintesi può essere ottenuta con placche laterale e mediale (o postero-mediale antiscivolamento), convenzionali o a stabilità, anche se non vi è superiorità in letteratura rispetto all’impiego unicamente di un’unica placca laterale. In uno studio retrospettivo del 2015, Ruffolo su 140 casi trattati con doppia placca ha dimostrato un tasso di complicanze pari al 27,9% [43]. Altri studi riportano tassi di consolidazione del 95% con risultati ottimali in pazienti trattati con singola placca laterale LCP/LISS [44, 45]. Studi di Lee, Weaver e Gosling su pazienti trattati con fissazione laterale con placca LISS hanno riportato tassi sino al 23,5% di mancata riduzione e sino al 20% di perdita di riduzione, in particolare laddove era presente una linea di frattura mediale sul piano coronale [46,47,48]. Se la colonna mediale risulta scomposta, infossata o non stabilizzabile mediante le viti della placca laterale, la riduzione e il posizionamento di una placca medialmente sono indispensabili [49, 50].
Si possono presentare pattern inusuali di frattura con affondamento postero-laterale e muro corticale anteriore del piatto tibiale laterale integro. Questi casi sono tecnicamente difficili da affrontare tramite approccio antero-laterale convenzionale. Frosch ha descritto una via postero-laterale [51] mentre Luo un accesso posteriore al ginocchio ad “L” invertita [32].
Conclusioni
L’obiettivo primario dell’osteosintesi delle fratture articolari del ginocchio è il ripristino della congruità articolare e degli assi articolari preservando la funzionalità articolare e ottenendo una rapida mobilizzazione e carico.
Per quanto riguarda il femore distale, l’osteosintesi con chiodo retrogrado è da preferirsi in pazienti con valida qualità ossea e con frattura metafisaria senza interessamento articolare, nonché in quelli con fratture con rima obliqua breve o trasversa e componente articolare semplice, facilmente riducibile con manovre esterne o con accesso mini-invasivo all’articolazione. Nei casi con importante compromissione articolare, severa comminuzione metafisaria, scarso bone-stock, fratture torsionali o estremamente distali è da preferirsi l’osteosintesi con placca a stabilità angolare. Sulla base della nostra esperienza e dei dati riportati dalla letteratura riteniamo che l’utilizzo di una seconda placca mediale, così come l’eventuale impiego di innesti corticali, incrementino le possibilità di successo, in particolare nelle fratture tipo C3.
Per quanto riguarda il piatto tibiale, per fratture interessanti unicamente la colonna laterale, l’ausilio dell’artroscopia risulta fondamentale per affondamenti isolati (fratture tipo Schatzker I, III). Nelle fratture Schatzker II l’artroscopia non sempre risulta indicata poichè può risultare complessa la riduzione dello sportello corticale laterale. Talvolta tale sportello risulta comminuto e le sole viti subcondrali possono risultare insufficienti. In questi casi un approccio open consente un sollevamento e una migliore stabilizzazione dell’infossamento centrale. Pertanto nelle fratture laterali non riducibili è preferibile un approccio a cielo aperto. La tecnica MIPO può essere sempre utile in mani esperte a patto che sia ridotta anatomicamente la superficie articolare. In caso di fratture coinvolgenti la colonna mediale (Schatzker IV), questa deve essere ridotta e sintetizzata per prima per via postero-mediale con viti o placca mediale antiglide. Nei casi di fratture complesse coinvolgenti entrambe le colonne o per fratture tricolonnari (Schatzker V e VI) le tecniche devono combinarsi. Può essere posizionato temporaneamente un fissatore a ponte laddove vi siano compromissioni cutanee o rischi di sindrome compartimentale. Quando possibile va sempre ricercata una stabilizzazione subcondrale con viti di piccolo diametro da corticale (3,5 mm). La sintesi tramite placca laterale deve prevedere la possibilità di viti a stabilità angolare. Medialmente è consigliabile impiegare placche corte a minimo ingombro (placche terzo tubulare o placche di polso a stabilità angolare). In questa sede è fondamentale ottenere una sintesi anatomica e un appoggio diretto dei mezzi di sintesi ai frammenti in modo che le forze di carico vertano sulla corticale e le placche fungano unicamente da appoggio. Se questo obiettivo non può essere raggiunto è necessario utilizzare placche di spessore maggiore che possono tuttavia risultare poco tollerate clinicamente. L’impiego di innesti subcondrali va valutato caso per caso. Non siamo favorevoli a quelli sintetici perché fungono da corpi estranei che non si integrano biologicamente.
Le fratture articolari del ginocchio riservano un elevato tasso di complicanze e difficoltà. Il trattamento necessita di un’équipe dedicata e di metodiche standardizzate. Nei casi più complessi l’osteosintesi deve essere propedeutica alla protesizzazione secondaria. Pertanto, il chirurgo deve tenerne conto nella scelta delle vie d’accesso chirurgiche.
Bibliografia
Weight M, Collinge C (2004) Early results of the less invasive stabilization system for mechanically unstable fractures of the distal femur (AO/OTA types A2, A3, C2, and C3). J Orthop Trauma 18(8):503–508
Court-Brown CM, Caesar B (2006) Epidemiology of adult fractures: a review. Injury 37(8):691–697
Albuquerque RP, Hara R, Prado J et al. (2013) Epidemio-logical study on tibial plateau fractures at a level I trauma center. Acta Ortop Bras 21(2):109–115
Morris BJ, Unger RZ, Archer KR et al. (2013) Risk factors of infection after ORIF of bicondylar tibial plateau fractures. J Orthop Trauma 27:e196–e200
Meneghini RM, Keyes BJ, Reddy KK, Maar DC (2014) Modern retrograde intramedullary nails versus periarticular locked plates for supracondylar femur fractures after total knee arthroplasty. J Arthroplast 29:1503–1506
Streubel PN, Ricci WM, Wong A, Gardner MJ (2011) Mortality after distal femur fractures in elderly patients. Clin Orthop Relat Res 469:1188–1196
Gustilo RB, Anderson JT (1976) Prevention of infection in the treatment of one thousand and twenty-five open fractures of long bones: retrospective and prospective analyses. J Bone Jt Surg, Am 58:453
Zhang B, Luo S, Wu B et al. (2014) A new anterolateral approach for type C fractures of the distal femur. Int Surg 99(6):875–879
Wagner M, Frigg R (eds) (2006) Internal fixators—concepts and cases using LCP and LISS. Georg Thieme Verlag, Stuttgart
Wagner M (2003) General principles for the clinical use of the LCP. Injury 34(Suppl 2):31–42
Schütz M, Südkamp NP (2003) Revolution in plate osteosynthesis: new internal fixator systems. J Orthop Sci 8(2):252–258
Gautier E, Sommer C (2003) Guidelines for the clinical application of the LCP. Injury 34(Suppl 2):B63–76
Sommer C, Gautier E, Müller M et al. (2003) First clinical results of the Locking Compression Plate (LCP). Injury 34(Suppl 2):B43–54
Assari S, Kaufmann A, Darvish K et al. (2013) Biomechanical comparison of locked plating and spiral blade retrograde nailing of supracondylar femur fractures. Injury 44:1340–1345
Pekmezci M, McDonald E, Buckley J, Kandemir U (2014) Retrograde intramedullary nails with distal screws locked to the nail have higher fatigue strength than locking plates in the treatment of supracondylar femoral fractures. Bone Jt J 96:114–121
Zlowodzki M, Cole PA, Alonso J (2001) Distal femoral fracture fixation utilizing the Less Invasive Stabilization System (LISS): the technique and early results. Injury 32:SC32-41
Ricci WM, Streubel PN, Morshed S et al. (2014) Risk factors for failure of locked plate fixation of distal. Femur fractures: an analysis of 335 cases. J Orthop Trauma 28:83–89
Large TM, Kellam JF, Bosse MJ et al. (2008) Locked plating of supracondylar periprosthetic femur fractures. J Arthroplast 23(6 Suppl 1):115–120
Rodriguez EK, Boulton C, Weaver MJ et al. (2014) Predictive factors of distal femoral fracture nonunion after lateral locked plating: a retrospective multicenter case-control study of 283 fractures. Injury 45:554–559
Schütz M, Müller M, Krettek C et al. (2001) Minimally invasive fracture stabilization of distal femoral fractures with the LISS: a prospective multicenter study. Results of a clinical study with special emphasis on difficult cases. Injury 32:SC48-52
Blauth M, Kates S, Nicholas J (2018) AO TRAUMA Osteoporotic fracture care: medical and surgical management, 1st edn. Thieme, Stuttgart
Sanders R, Swiontkowski M, Rosen H, Helfet D (1991) Double-plating of comminuted, unstable fracture of the distal part of the femur. J Bone Jt Surg 73:341–346
Khalil Ael S, Ayoub MA (2012) Highly unstable complex C3-type distal femur fracture: can double plating via a modified Olerud extensile approach be a standby solution. J Orthop Traumatol 13:179–188
Sanders R, Swiontkowski M, Rosen H, Helfet D (1991) Double-plating of comminuted, unstable fracture of the distal part of the femur. J Bone Jt Surg 73:341–346
Ziran BH, Rohde RH, Wharton AR (2002) Lateral and anterior plating of intra-articular distal femoral fractures treated via an anterior approach. Int Orthop 26:370–373
Khalil Ael S, Ayoub MA (2012) Highly unstable complex C3-type distal femur fracture: can double plating via a modified Olerud extensile approach be a standby solution. J Orthop Traumatol 13:179–188
Steinberg EL, Elis J, Steinberg Y et al. (2017) A double-plating approach to distal femur fracture: a clinical study. Injury 48:2260–2265
Berkson EM, Virkus WW (2006) High-energy tibial plateau fractures. J Am Acad Orthop Surg 14:20–31
Bohm ER, Tufescu TV, Marsh JP (2012) The operative management of osteoporotic fractures of the knee: to fix or replace? J Bone Jt Surg, Br 94(9):1160–1169
Giannoudis PV, Tzioupis C, Papathanassopoulos A et al. (2010) Articular step-off and risk of post-traumatic osteoarthritis. Evidence today. Injury 41(10):986–995
Softness KA, Murray RS, Evans BG (2017) Total knee arthroplasty and fractures of the tibial plateau. World J Orthop 8(2):107–114
Luo C-F, Sun H, Zhang B, Zeng B-F (2010) Three-column fixation for complex tibial plateau fractures. J Orthop Trauma 24(11):683–692
Lubowitz JH, Elson WS, Guttmann D (2004) Part I: arthroscopic management of tibial plateau fractures. Arthrosc 20(10):1063–1070
Herbort M, Domnick C, Petersen W (2014) Arthroscopic treatment of tibial plateau fractures. Oper Orthop Traumatol 26(6):573–588
Siegler J, Galissier B, Marcheix PS et al. (2011) Percutaneous fixation of tibial plateau fractures under arthroscopy: a medium term perspective. Orthop Traumatol, Surg Res 97(1):44–50
Tscherne H, Lobenhoffer P (1993) Tibial plateau fractures. Management and expected results. Clin Orthop Relat Res 292:87–100
Potocnik P, Acklin YP, Sommer C (2011) Operative strategy in postero-medial fracture-dislocation of the proximal tibia. Injury 42(10):1060–1065
Cho K, Oh H, Yoo J et al. (2013) Treatment of Schatzker type V and VI tibial plateau fractures using a midline longitudinal incision and dual plating. Knee Surg Relat Res 25(2):77–83
Hassankhani EG, Kashani FO, Hassankhani GG (2013) Treatment of complex proximal tibial fractures (types V & VI of Schautzker classification) by double plate fixation with single anterior incision. Open J Orthop 3:208–212
Zhang Y, Fan D, Ma B, Sun S (2012) Treatment of complicated tibial plateau fractures with dual plating via a 2-incision technique. Orthopedics 35(3):1–9
Yu Z, Zheng L, Zhang Y et al. (2009) Functional and radiological evaluations of high-energy tibial plateau fractures treated with double-buttress plate fixation. Eur J Med Res 14(5):200–205
Santos Pires RE, Santana EU Jr, dos Santos NO (2013) Posterior fractures of the tibial plateau: are we on the right track? Trauma Treat 2:e112
Ruffolo MR, Gettys FK, Montijo HE et al. (2015) Complications of high-energy bicondylar tibial plateau fractures treated with dual plating through 2 incisions. J Orthop Trauma 29(2):85–90
Ikuta T, Kuga F, Yo M, Tome Y (2007) Minimally invasive plate osteosynthesis for tibial fractures. Orthop Traumatol 56(2):197–201
Egol KA, Su E, Tejwani NC et al. (2004) Treatment of complex tibial plateau fractures using the less invasive stabilization system plate: clinical experience and a laboratory comparison with double plating. J Trauma 57(2):340–346
Lee T, Huang H, Lin Y-C et al. (2013) Bicondylar tibial plateau fracture treated by open reduction and fixation with unilateral locked plating. Kaohsiung J Med Sci 29(10):568–577
Weaver MJ, Harris MB, Strom AC et al. (2012) Fracture pattern and fixation type related to loss of reduction in bicondylar tibial plateau fractures. Injury 43(6):864–869
Gosling T, Schandelmaier P, Muller M et al. (2005) Single lateral locked screw plating of bicondylar tibial plateau fractures. Clin Orthop Relat Res 439:207–214
Higgins TF, Klatt J, Bachus KN (2007) Biomechanical analysis of bicondylar tibial plateau fixation: how does lateral locking plate fixation compare to dual plate fixation? J Orthop Trauma 21:301–306
Lee M-H, Hsu C-J, Lin K-C, Renn J-H (2014) Comparison of outcome of unilateral locking plate and dual plating in the treatment of bicondylar tibial plateau fractures. J Orthop Surg Res 9:62
Frosch K-H, Balcarek P, Walde T, Stürmer KM (2010) A new posterolateral approach without fibula osteotomy for the treatment of tibial plateau fractures. J Orthop Trauma 24(8):515–520
Author information
Authors and Affiliations
Corresponding author
Ethics declarations
Conflitto di interesse
Gli autori Marco Paterlini, Fabrizio Pinto, Michele Cappa, Paolo Pignedoli e Ettore Sabetta dichiarano di non avere alcun conflitto di interesse.
Consenso informato e conformità agli standard etici
Tutte le procedure descritte nello studio e che hanno coinvolto esseri umani sono state attuate in conformità alle norme etiche stabilite dalla dichiarazione di Helsinki del 1975 e successive modifiche. Il consenso informato è stato ottenuto da tutti i pazienti inclusi nello studio.
Human and Animal Rights
L’articolo non contiene alcuno studio eseguito su esseri umani e su animali da parte degli autori.
Rights and permissions
About this article
Cite this article
Paterlini, M., Pinto, F., Cappa, M. et al. L’osteosintesi del femore distale e della tibia prossimale nelle fratture articolari del ginocchio. LO SCALPELLO 33, 67–75 (2019). https://doi.org/10.1007/s11639-019-00302-6
Published:
Issue Date:
DOI: https://doi.org/10.1007/s11639-019-00302-6