Abstract
Tumor megaprostheses are modular systems commonly used for joint reconstructions following bone resection. In the last two decades, indications on the use of modular prostheses have progressively increased even in non-cancer patients, mainly as a review of implants, in particularly favorable conditions for hip and knee and with severe bone loss. Aim of this study is to define the current indications in the use of megaprostheses as revision implant in non-cancer patients, based on the experience of a reference cancer center and the data reported in the literature.
Similar content being viewed by others
Avoid common mistakes on your manuscript.
Introduzione
Tra gli interventi ortopedici maggiormente eseguiti, le protesi per sostituzione articolare giocano un ruolo preponderante, sia in termini di numerosità che di costi, e risultano in netta ascesa negli ultimi decenni. L’aumento dell’impianto di protesi articolari e l’invecchiamento della popolazione correlano necessariamente con un’incrementata incidenza di revisioni chirurgiche. Si prevede che gli interventi di revisione di protesi totali di anca e ginocchio possano, negli Stati Uniti, raddoppiare entro il 2030, raggiungendo rispettivamente oltre 100.000 procedure per anno [1, 2]. La chirurgia di revisione rappresenta una sfida per il chirurgo ortopedico che si deve confrontare con numerose problematiche: la perdita del bone-stock, l’osteolisi secondaria a detriti da usura, il rimodellamento osseo da stress meccanico, infezione degli impianti o fratture periprotesiche [3–6]. Altri parametri da valutare sono la tipologia di impianti e l’usura delle componenti, il numero e il tipo di precedenti interventi chirurgici per qualsiasi causa, traumi, le vie chirurgiche di accesso, eventuali dismetrie e retrazioni cicatriziali [7–9]. Lo spettro delle tecniche chirurgiche di revisione varia notevolmente in relazione ai suddetti parametri. Sono infatti disponibili opzioni ricostruttive con impianti a maggior stabilità in termini di fissazione, vincolati, fino a megaprotesi da resezione [4, 9–13].
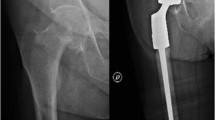
Le megaprotesi da resezione sono impianti caratterizzati da strutture modulari che possono sostituire articolazioni e compensare estesi difetti d’osso. Esse sono comunemente utilizzate per ricostruzioni articolari in seguito a resezioni per tumori ossei [14–19]. La modularità di questi impianti e la disponibilità di diverse componenti permettono di adattare la ricostruzione in relazione all’entità della resezione. In letteratura, non sono molti gli studi riguardanti l’uso di megaprotesi come impianti di revisione in condizioni non oncologiche [20–22]. Nelle ultime due decadi sono progressivamente aumentate le indicazioni all’utilizzo di protesi modulari in pazienti non oncologici, prevalentemente come impianti di revisione, in particolari condizioni interessanti l’anca e il ginocchio e con severa compromissione del bone-stock. Tuttavia, il numero di megaprotesi impiantate per motivi non oncologici è modesto rispetto al numero totale di revisioni eseguite [23, 24]. Nei primi casi riportati in letteratura si giungeva a tale indicazione chirurgica al termine di un lungo, difficoltoso e non più percorribile percorso terapeutico con interventi tradizionali, al fine di evitare l’artrodesi o l’amputazione. Uno dei principali motivi per cui l’utilizzo di tali impianti in scenari non oncologici è stato molto limitato e riservato per lo più a pazienti anziani e meno attivi, caratterizzati da una scadente qualità dell’osso, è l’alto tasso di complicazioni. D’altro canto, a forte favore dell’utilizzo delle megaprotesi in questi soggetti, per lo più sedentari e con bassa richiesta funzionale, vi sono l’immediata stabilità articolare postoperatoria e il precoce carico totale sull’arto interessato [25–28]. Altri vantaggi sono rappresentati dal minor tempo chirurgico e, paradossalmente, dalla minor complessità rispetto ad altre procedure ricostruttive [12, 20, 21].
Obiettivo dello studio è definire le indicazioni nell’uso di megaprotesi da resezione come impianti di revisione in pazienti non oncologici, basandosi sull’esperienza di un centro oncologico di riferimento e sui dati riportati in letteratura.
Classificare la perdita d’osso
Uno dei principali problemi collegati alla revisione delle artroprotesi è la quantificazione del bone-stock residuo. I difetti femorali sono distinti in segmentali o cavitari. Un difetto segmentale è una perdita di tessuto a carico della corticale, mentre un difetto cavitario è una perdita di tessuto osseo e/o erosione endostale senza coinvolgimento di tessuto corticale [29]. Per il femore prossimale, una classificazione comunemente utilizzata è quella di Paprosky (Tabella 1), che descrive quattro gradi di severità basandosi sulla sede e gravità del difetto osseo, proponendo un algoritmo terapeutico chirurgico [30, 31]. A livello del ginocchio, sia sul versante femorale che tibiale, Engh e Ammeen [32] hanno riportato una classificazione (Tabella 2) che si basa sulle immagini radiografiche e sull’evidenza intraoperatoria.
La massa ossea residua può esser compromessa a causa della patologia primitiva che colpisce l’articolazione, del design dell’impianto, dell’eziologia alla base del fallimento della protesi o per un’errata tecnica chirurgica. Per revisionare un impianto con massa ossea compromessa, dopo la rimozione delle componenti, è essenziale eseguire un adeguato debridement, comprendente i tessuti fibrosi all’interfaccia protesi-osso, le aree osteoporotiche e necrotiche non biomeccanicamente competenti. Da un punto di vista chirurgico, le principali metodiche per la gestione di difetti ossei sono:
-
1.
cemento
-
2.
innesti ossei omo/autologhi morcellizzati
-
3.
augment preformati
-
4.
innesti ossei massivi
-
5.
protesi da resezione tumorale.
Il cemento è una valida opzione in pazienti con bassa richiesta funzionale per l’affidabilità strutturale immediata che garantisce già nel breve periodo, anche in gap di medie dimensioni (massimo 5 mm). L’osso morcellizzato deve essere associato a steli endomidollari per evitare un cedimento strutturale o fallimento precoce in attesa dell’integrazione biologica al tessuto ospitante. Gli augment preformati offrono un’efficacia biomeccanica immediata e sono utilizzati per difetti compresi tra 5 e 10 mm. Qualora i difetti ossei fossero più estesi, sono necessari innesti massivi, previa preparazione di un letto vitale necessario all’attecchimento, o impianti da resezione tumorale [33].
Indicazioni a revisione con megaprotesi in relazione al tipo di fallimento
La maggior parte dei fallimenti di artroprotesi, per frequenza, sono riconducibili alle fratture periprotesiche, all’infezione nel sito d’impianto, alla mobilizzazione, all’instabilità della protesi. In una recente metanalisi della letteratura [34] sono stati analizzati tutti gli studi presenti in letteratura fino al 2014 riguardanti l’utilizzo di megaprotesi di femore prossimale per condizioni non oncologiche (Tabella 3). Gli autori hanno analizzato un totale di 14 studi, di cui 8 eterogenei [20, 22, 35–40] e 6 omogenei [12, 41–45] per causa di revisione. Nel complesso la casistica comprende 356 reimpianti eseguiti in pazienti con un’età media di 69,6 anni e un follow-up medio di 3,8 anni (range 4 giorni–14 anni). Le fratture (primarie, secondarie e periprotesiche) rappresentavano la causa più frequente di revisione con protesi modulari (155/356 casi; 43,5%) seguita da mobilizzazione asettica (128/356 casi; 36,0%), infezione (61/356 casi; 17,1%) e altre cause (12/356 casi; 3,4%) [34].
Per quanto riguarda l’utilizzo di megaprotesi nella chirurgia di revisione di protesi di ginocchio, le indicazioni sono sovrapponibili a relative all’anca. Berend e collaboratori [23], in uno studio su 39 impianti modulari a snodo rotante per revisione al ginocchio, riportano maggiori vantaggi in pazienti anziani, con complessità elevata legata allo stato dell’articolazione e alle condizioni generali del paziente. Inoltre, nei soggetti di sesso femminile sembra esser maggiore il ricorso a megaprotesi come sistema di revisione, probabilmente in rapporto alla maggiore aspettativa di vita e alla superiore incidenza di osteoporosi [23, 27, 28, 46].
Fratture primarie o secondarie
Negli ultimi decenni sono comparsi studi in letteratura, con casistiche limitate di pazienti, dove viene utilizzato un impianto modulare da resezione nel trattamento di una frattura primitiva o secondaria del femore prossimale [35, 38, 39, 41, 42, 45]. Dean e collaboratori non hanno avuto casi di reintervento o di complicazioni in una casistica limitata a 8 pazienti [45]. Schoenfeld e collaboratori hanno evidenziato il miglioramento del dolore e della funzione secondo lo score MDA, che risultava migliore per le fratture acute rispetto alle pseudoartrosi, in una casistica di 19 megaprotesi [41]. Colman e collaboratori hanno riscontrato un 19% di lussazioni e un altro 19% di infezioni in un totale di 21 interventi [42]. Da questi dati si evidenzia come le megaprotesi possano essere un trattamento di salvataggio in caso di fratture, con un buon risultato funzionale in termini di funzionalità dell’anca. Tuttavia, la lussazione e l’infezione sono complicazioni comuni con una incidenza di reinterventi che varia dal 13,3 al 40% [34].
Fratture periprotesiche
L’incidenza delle fratture periprotesiche (FPP) del femore prossimale in seguito ad artroprotesi totale d’anca (THA) è stata stimata da Kavanagh [47] essere l’1% in seguito a THA primaria e il 4,2% in seguito a THA di revisione. Fattori di rischio per l’insorgenza di fratture periprotesiche d’anca includono il sesso femminile, l’età avanzata, la presenza di qualche forma di artrite, deformità ossee o carenze di massa ossea come l’osteoporosi, l’osteopenia o altri disordini metabolici. Per quanto riguarda le fratture periprotesiche al ginocchio, le sopracondilari sono le più frequenti, con un’incidenza riportata tra 0,3 e 2,5% [48, 49]. Molti di questi fattori concorrono nella corretta indicazione al trattamento (Tabella 4). In letteratura sono riportati ad oggi circa un centinaio di casi di FPP del femore prossimale trattati con megaprotesi da resezione [35–39, 42, 44]. McLean e collaboratori [43] hanno analizzato una casistica di 20 pazienti, riportando un tasso di reinterventi del 15%, lussazione del 15% e infezione nel 10% dei casi. Altri autori [35, 50] hanno evidenziato un tasso di reinterventi per instabilità, infezione e rifrattura pari al 30%. Il numero dei precedenti interventi e il tipo di trattamento delle fratture periprotesiche nella storia clinica del paziente sembra influenzare sfavorevolmente l’incidenza delle complicazioni [51, 52]. A livello del ginocchio la numerosità degli impianti descritti in letteratura è sovrapponibile. Windhager e collaboratori, in un recente studio hanno analizzato i dati di 144 megaprotesi riportate in 8 studi, riscontrando un’incidenza di ri-revisioni fino al 55% [53]. Si può concludere che le megaprotesi da resezione possono essere utilizzate nel trattamento di FPP d’anca soprattutto nei pazienti anziani, in particolar modo in caso di instabilità dell’impianto protesico o di pseudoartrosi, sebbene la quota di reintervento e l’incidenza di lussazione risulti frequente.
Infezioni
Rispetto agli interventi di artroprotesi primitivi, l’incidenza di infezioni risulta tre volte più frequente nelle revisioni [54]. La condizione può essere primaria oppure dovuta alla non eradicazione di un patogeno preesistente. L’iniziale trattamento di un’infezione dipende dalla sua estensione e cronicità, dalla stabilità dell’impianto e dallo stato generale del paziente. Sebbene il trattamento delle infezioni profonde in seguito ad artroprotesi totale sia tipicamente chirurgica, la decisione di rimuovere o mantenere l’impianto può essere principalmente guidata dalla cronicità dell’infezione. La metanalisi di Korim e collaboratori [34] ha preso in considerazione 5 studi eterogenei relativi all’utilizzo di megaprotesi da resezioni in 61 casi di infezione su impianti non oncologici [35–39]. Mediamente, l’eradicazione del patogeno è stata ottenuta nel 78,9% dei casi (range 56–92%). Questa quota è inferiore del 5–10% rispetto a una revisione effettuata con impianti standard [55–57]. Tuttavia, i pazienti che si sono sottoposti ad artroprotesi con megaprotesi come tecnica di salvataggio, nella maggior parte dei casi sono stati precedentemente operati molte volte, compromettendo i tessuti molli o selezionando microrganismi resistenti ai comuni antibiotici. Le protesi rivestite di iodio [58] o argento [59] hanno mostrato risultati promettenti nel ridurre l’incidenza d’infezioni, aumentando la quota di impianti ritenuti e riducendo le amputazioni.
Mobilizzazione asettica e instabilità dell’impianto
Il fallimento di una protesi da revisione è tanto più probabile quanto minore è la superficie di interfaccia osso-protesi o osso-cemento-protesi [60]. La mobilizzazione è una delle principali complicazioni che, nel lungo termine, conducono a revisione di una protesi articolare. Tra le cause implicate vi sono il malallineamento, la non adeguata fissazione alla metafisi della protesi ma anche alla diafisi per lo stelo, altrimenti una scadente massa ossea non sufficientemente ricostituita. Da una recente metanalisi della letteratura sono stati individuati 128 pazienti con mobilizzazione asettica di protesi d’anca revisionati con megaprotesi [34]. Gli autori concludono che le megaprotesi siano un’opzione di salvataggio percorribile per quei casi di perdita d’osso secondari a mobilizzazione.
Un’instabilità della protesi articolare si manifesta in media nel 7,5% degli interventi di revisione [61]. La causa più frequente di instabilità in chirurgia di revisione all’anca consiste nell’insufficienza della muscolatura pelvitrocanterica, danneggiata da ripetuti ed estesi accessi chirurgici e spesso condizionata da geometrie articolari svantaggiose (steli a basso off-set), oppure da un mal posizionamento delle componenti. Nella maggior parte dei casi si osserva un’alta incidenza di lussazioni in relazione al modello protesico (ossia monoblocco di prima generazione), poiché essi erano meno adattabili e non dotati di snodi a doppia mobilità o constrained [34]. Nel ginocchio le instabilità si possono presentare in flessione, dovute a una componente femorale sotto-dimensionata, a incompetenza dei legamenti collaterali o a malrotazione delle componenti.
Risultati funzionali e complicazioni delle megaprotesi in settings non-oncologici
I risultati funzionali osservati in letteratura sono stati mediamente soddisfacenti e ciò supporta l’utilizzo di megaprotesi in contesti di revisione protesica non oncologica all’arto inferiore. Nei vari studi analizzati, il dolore e la funzionalità sono migliorate dopo l’intervento, a un follow-up compreso tra 1,5 e 4 anni [16, 62–64]. Per quanto riguarda la revisione d’anca, tutti gli studi confermano un incremento di oltre il 50% negli score funzionali (Musculoskeletal Tumor society score, Harris Hip Score, Oxford hip score) [19, 21, 22, 36, 37, 39]. Alcuni studi relativi al ginocchio dimostrano un incremento del Knee Society functional Score (KSS) in media di 22 punti (range di 13–35) [18, 23, 65] anche se altri autori sottolineano che, nonostante un significativo incremento nello score KSS, molti pazienti continuavano a richiedere ausili per deambulare [51]. Si tratta tuttavia di una chirurgia complessa che prevede un tasso di mortalità tra lo 0 e il 40% entro 4 anni nell’anca [34] e fino al 45% nel ginocchio [51].
Le più comuni complicazioni negli interventi di salvataggio con megaprotesi per patologie dell’anca sono la lussazione (15,7%) e l’infezione (7,6%), mentre la mobilizzazione asettica (2,5%) e la frattura periprotesica (0,5%) sono eventi rari [34]. Il reintervento per qualsiasi motivo si è verificato nel 23,8% dei casi, tuttavia è stato possibile preservare l’impianto protesico nell’83% dei casi [34]. Questi risultati sono tuttavia condizionati da un bias relativo al tipo di impianti: infatti, ci sono state meno complicazioni negli studi pubblicati dopo il 2000, fatto ascrivibile probabilmente al miglioramento delle tecnologie.
I maggiori studi sulle ricostruzioni con megaprotesi di ginocchio hanno riportato un tasso di reintervento del 13–55% [23, 28, 46, 53, 66–70]. Le complicazioni più comuni sono l’infezione (fino al 28%) e la mobilizzazione asettica (9,5%) [65–70]. In percentuale, tali complicazioni risultano più elevate rispetto a quelle delle comuni artroprotesi di revisione, ma si deve tener presente dello scenario clinico molto più complesso, in pazienti più anziani e con limitazioni funzionali.
Conclusioni
Gli obiettivi della chirurgia di revisione sono: (1) ristabilire una funzionale rima articolare e una lunghezza dell’arto adeguata; (2) fornire un nuovo impianto stabile; (3) recuperare il bone-stock; (4) ripristinare il più precocemente possibile la funzionalità articolare e il carico sull’arto; (5) riduzione del dolore. L’indicazione a megaprotesi come impianto di revisione in pazienti non oncologici è tuttora eccezionale, soprattutto per pazienti anziani con scarso bone-stock, nei casi in cui le alternative di trattamento siano fallite o non siano percorribili. Le megaprotesi permettono di gestire intraoperatoriamente l’estensione della resezione ossea grazie alla loro modularità e hanno il vantaggio di garantire stabilità immediata con precoci mobilizzazione e riabilitazione del paziente. La sopravvivenza degli impianti a 10 anni risulta essere molto buona (superiore all’80%), anche se occorre tener presente una incidenza di complicazioni maggiori rispetto ai consueti interventi di revisione (pari a circa il 20–25%), tra cui spiccano l’infezione e la mobilizzazione.
Bibliografia
Bozic KJ, Kurtz SM, Lau E et al. (2009) The epidemiology of revision total hip arthroplasty in the United States. J Bone Jt Surg Am 91(1):128–133
Kurtz S, Ong K, Lau E et al. (2007) Projections of primary and revision hip and knee arthroplasty in the United States from 2005 to 2030. J Bone Jt Surg Am 89(4):780–785
Callaghan JJ, Salvati EA, Pellicci PM et al. (1985) Results of revision for mechanical failure after cemented total hip replacement, 1979 to 1982. A two to five-year follow-up. J Bone Jt Surg Am 67(7):1074–1085
Gross AE, Allan DG, Leitch KK, Hutchison CR (1996) Proximal femoral allografts for reconstruction of bone stock in revision arthroplasty of the hip. Instr Course Lect 45:143–147
Roberson JR (1992) Proximal femoral bone loss after total hip arthroplasty. Orthop Clin North Am 23(2):291–302
Rubash HE, Sinha RK, Shanbhag AS, Kim SY (1998) Pathogenesis of bone loss after total hip arthroplasty. Orthop Clin North Am 29(2):173–186
Berry DJ, Chandler HP, Reilly DT (1991) The use of bone allografts in two-stage reconstruction after failure of hip replacements due to infection. J Bone Jt Surg Am 73(10):1460–1468
Emerson RH, Malinin TI, Cuellar AD et al. (1992) Cortical strut allografts in the reconstruction of the femur in revision total hip arthroplasty. A basic science and clinical study. Clin Orthop Relat Res 285:35–44
Kantor GS, Osterkamp JA, Dorr LD et al. (1986) Resection arthroplasty following infected total hip replacement arthroplasty. J Arthroplast 1(2):83–89
Chandler HP (1997) Reconstruction of major segmental loss of the proximal femur in revision total hip replacement. Orthopedics 20(9):801–803
Gie GA, Linder L, Ling RS et al. (1993) Impacted cancellous allografts and cement for revision total hip arthroplasty. J Bone Jt Surg Br 75(1):14–21
Haentjens P, De Boeck H, Opdecam P (1996) Proximal femoral replacement prosthesis for salvage of failed hip arthroplasty: complications in a 2–11 year follow-up study in 19 elderly patients. Acta Orthop Scand 67(1):37–42
Malkani AL, Paiso JM, Sim FH (2000) Proximal femoral replacement with megaprosthesis. Instr Course Lect 49:141–146
Cameron HU, Hu C, Vyamont D (1997) Hinge total knee replacement revisited. Can J Surg 40(4):278–283
Cameron HU, Jung YB (1990) Hinged total knee replacement: indications and results. Can J Surg 33(1):53–57
Choong PF, Sim FH, Pritchard DJ et al. (1996) Megaprostheses after resection of distal femoral tumors. A rotating hinge design in 30 patients followed for 2–7 years. Acta Orthop Scand 67(4):345–351
Hui FC, Fitzgerald RH (1980) Hinged total knee arthroplasty. J Bone Jt Surg Am 62(4):513–519
Kawai A, Muschler GF, Lane JM et al. (1998) Prosthetic knee replacement after resection of a malignant tumor of the distal part of the femur. Medium to long-term results. J Bone Jt Surg Am 80(5):636–647
Shih LY, Sim FH, Pritchard DJ et al. (1993) Segmental total knee arthroplasty after distal femoral resection for tumor. Clin Orthop Relat Res 292:269–281
Sim FH, Chao EY (1981) Hip salvage by proximal femoral replacement. J Bone Jt Surg Am 63(8):1228–1239
Parvizi J, Sim FH (2004) Proximal femoral replacements with megaprostheses. Clin Orthop Relat Res 420:169–175
Malkani AL, Settecerri JJ, Sim FH et al. (1995) Long-term results of proximal femoral replacement for non-neoplastic disorders. J Bone Jt Surg Br 77(3):351–356
Berend KR, Lombardi AV (2009) Distal femoral replacement in nontumor cases with severe bone loss and instability. Clin Orthop Relat Res 467(2):485–492
Mortazavi SM, Kurd MF, Bender B et al. (2010) Distal femoral arthroplasty for the treatment of periprosthetic fractures after total knee arthroplasty. J Arthroplast 25(5):775–780
Appleton P, Moran M, Houshian S, Robinson CM (2006) Distal femoral fractures treated by hinged total knee replacement in elderly patients. J Bone Jt Surg Br 88(8):1065–1070
Barrack RL (2001) Evolution of the rotating hinge for complex total knee arthroplasty. Clin Orthop Relat Res 392:292–299
Springer BD, Hanssen AD, Sim FH, Lewallen DG (2001) The kinematic rotating hinge prosthesis for complex knee arthroplasty. Clin Orthop Relat Res 392:283–291
Springer BD, Sim FH, Hanssen AD, Lewallen DG (2004) The modular segmental kinematic rotating hinge for nonneoplastic limb salvage. Clin Orthop Relat Res 421:181–187
Maurer SG, Baitner AC, Di Cesare PE (2000) Reconstruction of the failed femoral component and proximal femoral bone loss in revision hip surgery. J Am Acad Orthop Surg 8(6):354–363
Aribindi R, Barba M, Solomon MI et al. (1998) Bypass fixation. Orthop Clin North Am 29(2):319–329
Paprosky WG, Lawrence J, Cameron H (1990) Femoral defect classification: clinical application. Orthop Rev 19(Suppl 9):9–17
Engh GA, Ammeen DJ (1998) Classification and preoperative radiographic evaluation: knee. Orthop Clin North Am 29(2):205–217
Whittaker JP, Dharmarajan R, Toms AD (2008) The management of bone loss in revision total knee replacement. J Bone Jt Surg Br 90(8):981–987
Korim MT, Esler CNA, Ashford RU (2014) Systematic review of proximal femoral arthroplasty for non-neoplastic conditions. J Arthroplast 29(11):2117–2121
Parvizi J, Tarity TD, Slenker N et al. (2007) Proximal femoral replacement in patients with non-neoplastic conditions. J Bone Jt Surg Am 89(5):1036–1043
Al-Taki MM, Masri BA, Duncan CP, Garbuz DS (2011) Quality of life following proximal femoral replacement using a modular system in revision THA. Clin Orthop Relat Res 469(2):470–475
Gebert C, Wessling M, Götze C et al. (2010) The modular universal tumour and revision system (MUTARS®) in endoprosthetic revision surgery. Int Orthop 34(8):1261–1265
Bertani A, Helix M, Louis ML et al. (2009) Total hip arthroplasty in severe segmental femoral bone loss situations: use of a reconstruction modular stem design (JVC IX). Retrospective study of 23 cases. Orthop Traumatol Surg Res 95(7):491–497
Sewell MD, Hanna SA, Carrington RW et al. (2010) Modular proximal femoral replacement in salvage hip surgery for non-neoplastic conditions. Acta Orthop Belg 76(4):493–502
Shih S, Wang J, Hsu C (2007) Proximal femoral megaprosthesis for failed total hip arthroplasty. Chang Gung Med J 30(1):73–80
Schoenfeld AJ, Leeson MC, Vrabec GA et al. (2008) Outcomes of modular proximal femoral replacement in the treatment of complex proximal femoral fractures: a case series. Int J Surg 6(2):140–146
Colman M, Choi L, Chen A et al. (2014) Proximal femoral replacement in the management of acute periprosthetic fractures of the hip: a competing risks survival analysis. J Arthroplast 29(2):422–427
McLean AL, Patton JT, Moran M (2012) Femoral replacement for salvage of periprosthetic fracture around a total hip replacement. Injury 43(7):1166–1169
Lundh F, Sayed-Noor AS, Brosjö O, Bauer H (2014) Megaprosthetic reconstruction for periprosthetic or highly comminuted fractures of the hip and knee. Eur J Orthop Surg Traumatol 24(4):553–557
Dean BJF, Matthews JJ, Price A et al. (2012) Modular endoprosthetic replacement for failed internal fixation of the proximal femur following trauma. Int Orthop 36(4):731–734
Pour AE, Parvizi J, Slenker N et al. (2007) Rotating hinged total knee replacement: use with caution. J Bone Jt Surg Am 89(8):1735–1741
Kavanagh BF (1992) Femoral fractures associated with total hip arthroplasty. Orthop Clin North Am 23(2):249–257
Sisto DJ, Lachiewicz PF, Insall JN (1985) Treatment of supracondylar fractures following prosthetic arthroplasty of the knee. Clin Orthop Relat Res 196:265–272
Neer CS, Grantham SA, Shelton ML (1967) Supracondylar fracture of the adult femur. A study of one hundred and ten cases. J Bone Jt Surg Am 49(4):591–613
Klein GR, Parvizi J, Rapuri V et al. (2005) Proximal femoral replacement for the treatment of periprosthetic fractures. J Bone Jt Surg Am 87(8):1777–1781
Höll S, Schlomberg A, Gosheger G et al. (2012) Distal femur and proximal tibia replacement with megaprosthesis in revision knee arthroplasty: a limb-saving procedure. Knee Surg Sports Traumatol Arthrosc 20(12):2513–2518
Suzuki G, Saito S, Ishii T et al. (2011) Previous fracture surgery is a major risk factor of infection after total knee arthroplasty. Knee Surg Sports Traumatol Arthrosc 19(12):2040–2044
Windhager R, Schreiner M, Staats K, Apprich S (2016) Megaprostheses in the treatment of periprosthetic fractures of the knee joint: indication, technique, results and review of literature. Int Orthop (SICOT) 40:935–943
Lamagni T (2014) Epidemiology and burden of prosthetic joint infections. J Antimicrob Chemother 69(Suppl 1):5
Younger AS, Duncan CP, Masri BA, McGraw RW (1997) The outcome of two-stage arthroplasty using a custom-made interval spacer to treat the infected hip. J Arthroplast 12(6):615–623
Hsieh P, Shih C, Chang Y et al. (2004) Two-stage revision hip arthroplasty for infection: comparison between the interim use of antibiotic-loaded cement beads and a spacer prosthesis. J Bone Jt Surg Am 86-A(9):1989–1997
Biring GS, Kostamo T, Garbuz DS et al. (2009) Two-stage revision arthroplasty of the hip for infection using an interim articulated Prostalac hip spacer: a 10- to 15-year follow-up study. J Bone Jt Surg Br 91(11):1431–1437
Tsuchiya H, Shirai T, Nishida H et al. (2012) Innovative antimicrobial coating of titanium implants with iodine. J Orthop Sci 17(5):595–604
Hardes J, von Eiff C, Streitbuerger A et al. (2010) Reduction of periprosthetic infection with silver-coated megaprostheses in patients with bone sarcoma. J Surg Oncol 101(5):389–395
Gruen TA, McNeice GM, Amstutz HC (1979) “Modes of failure” of cemented stem-type femoral components: a radiographic analysis of loosening. Clin Orthop Relat Res 141:17–27
Saleh KJ, Dykes DC, Tweedie RL et al. (2002) Functional outcome after total knee arthroplasty revision: a meta-analysis. J Arthroplast 17(8):967–977
Ghazavi MT, Stockley I, Yee G et al. (1997) Reconstruction of massive bone defects with allograft in revision total knee arthroplasty. J Bone Jt Surg Am 79(1):17–25
Jones RE, Barrack RL, Skedros J (2001) Modular, mobile-bearing hinge total knee arthroplasty. Clin Orthop Relat Res 392:306–314
Jones RE, Skedros JG, Chan AJ et al. (2001) Total knee arthroplasty using the S-ROM mobile-bearing hinge prosthesis. J Arthroplast 16(3):279–287
Hillmann A, Hoffmann C, Gosheger G et al. (1999) Malignant tumor of the distal part of the femur or the proximal part of the tibia: endoprosthetic replacement or rotationplasty. Functional outcome and quality-of-life measurements. J Bone Jt Surg Am 81(4):462–468
Lombardi AV, Mallory TH, Eberle RW, Adams JB (1997) Rotating hinge prosthesis in revision total knee arthroplasty: indications and results. Surg Technol Int 6:379–382
Pacha-Vicente D, Malik A, Castellet-Feliu E, Nardi-Vilardaga J (2008) Dislocation of rotating-hinge knee prostheses with antidislocation mechanism. J Arthroplast 23(2):299–303
Wang CJ, Wang HE (2000) Early catastrophic failure of rotating hinge total knee prosthesis. J Arthroplast 15(3):387–391
Ward WG, Haight D, Ritchie P et al. (2003) Dislocation of rotating hinge total knee prostheses. A biomechanical analysis. J Bone Jt Surg Am 85-A(3):448–453
Utting MR, Newman JH (2004) Customised hinged knee replacements as a salvage procedure for failed total knee arthroplasty. Knee 11(6):475–479
Author information
Authors and Affiliations
Corresponding author
Ethics declarations
Conflitto di interesse
Gli autori Andrea Angelini, Alberto Guerriero, Giulia Trovarelli, Elisa Pala, Antonio Berizzi, Carlo Biz, Silvano Pierluigi Sperotto e Pietro Ruggieri dichiarano di non avere alcun conflitto di interesse.
Consenso informato e conformità agli standard etici
Tutte le procedure descritte nello studio e che hanno coinvolto esseri umani sono state attuate in conformità alle norme etiche stabilite dalla dichiarazione di Helsinki del 1975 e successive modifiche. Il consenso informato è stato ottenuto da tutti i pazienti inclusi nello studio.
Human and Animal Rights
L’articolo non contiene alcuno studio eseguito su esseri umani e su animali da parte degli autori.
Rights and permissions
About this article
Cite this article
Angelini, A., Guerriero, A., Trovarelli, G. et al. L’uso delle megaprotesi nella chirurgia di revisione dell’arto inferiore. LO SCALPELLO 31, 282–288 (2017). https://doi.org/10.1007/s11639-017-0222-z
Published:
Issue Date:
DOI: https://doi.org/10.1007/s11639-017-0222-z